Mundo - 21/3/24 - 04:30 PM
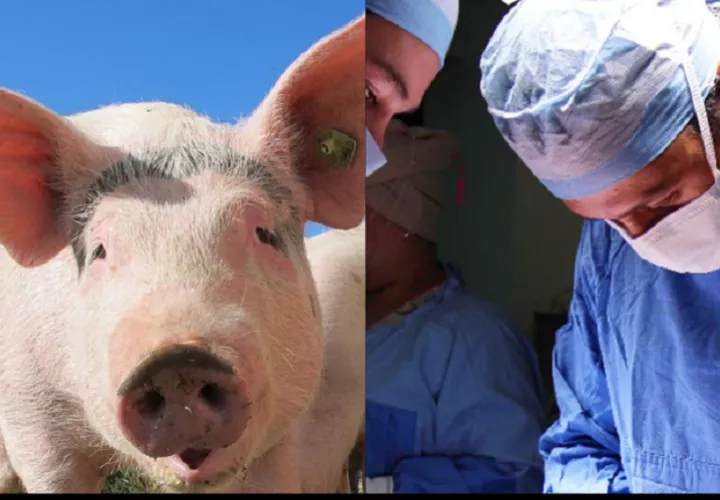
Trasplantan el riñón de un cerdo modificado a paciente de 62 años
El paciente, identificado como Richard 'Rick' Slayman, residente en Weymouth (Massachusssets) "se recupera bien y podrá recibir pronto el alta médica", señala el hospital.
Un hospital de Boston anunció este jueves que logró por primera vez en el mundo trasplantar el riñón de un cerdo modificado genéticamente a un paciente de 62 años afectado por una enfermedad renal en etapa terminal.
LEE TAMBIÉN: Congreso de México rechaza la ley migratoria de Texas

El paciente, identificado como Richard 'Rick' Slayman, residente en Weymouth (Massachusssets) "se recupera bien y podrá recibir pronto el alta médica", señala el hospital.
El Massachussets General Hospital explicó hoy en un comunicado que la operación tuvo lugar el 16 de marzo y duró cuatro horas, en lo que consideran "un hito de primera clase" en la búsqueda de órganos disponibles con rapidez para los pacientes.
El riñón del cerdo fue "editado con 69 genomas" mediante el uso de tecnología CRISPR-Cas9, consistente en eliminar genes porcinos eventualmente dañinos y añadir posteriormente genes humanos para hacerlo compatible con un cuerpo humano; además, los científicos desactivaron retrovirus endógenos del cerdo para minimizar posibles infecciones.
El cerdo donante fue proporcionado por una empresa de Massachussets llamada eGenesis, especializada precisamente en trasplantes y en la modificación de organismos animales para hacerlos compatibles con los humanos, en un proceso conocido como 'enotrasplante' según su portal web.
El paciente Slayman, aquejado de diabetes de tipo 2 e hipertensión durante años, ya fue receptor de un riñón humano en diciembre de 2018, pero cinco años después el riñón trasplantado le dio problemas y tuvo que volver a diálisis, lo que le supuso problemas vasculares que le obligaron a revisiones hospitalarias cada dos semanas, con un gran impacto en su vida personal.
El hospital recuerda que el riñón es el órgano más demandado en las unidades de trasplante en Estados Unidos: solo en ese hospital hay una lista de espera de 1.400 enfermos de riñón, y algunos de ellos mueren sin haber conseguido el trasplante, de acuerdo con la Sociedad estadounidense de nefrología.
En EE.UU. hay 100.000 personas necesitadas de trasplantes de todo tipo (incluidos tejidos), y de media 17 personas mueren cada día sin haberlo conseguido, según la Red nacional de trasplantes de órganos.
El Massachussets General Hospital explicó hoy en un comunicado que la operación tuvo lugar el 16 de marzo y duró cuatro horas, en lo que consideran "un hito de primera clase" en la búsqueda de órganos disponibles con rapidez para los pacientes.
El riñón del cerdo fue "editado con 69 genomas" mediante el uso de tecnología CRISPR-Cas9, consistente en eliminar genes porcinos eventualmente dañinos y añadir posteriormente genes humanos para hacerlo compatible con un cuerpo humano; además, los científicos desactivaron retrovirus endógenos del cerdo para minimizar posibles infecciones.
El cerdo donante fue proporcionado por una empresa de Massachussets llamada eGenesis, especializada precisamente en trasplantes y en la modificación de organismos animales para hacerlos compatibles con los humanos, en un proceso conocido como 'enotrasplante' según su portal web.
El paciente Slayman, aquejado de diabetes de tipo 2 e hipertensión durante años, ya fue receptor de un riñón humano en diciembre de 2018, pero cinco años después el riñón trasplantado le dio problemas y tuvo que volver a diálisis, lo que le supuso problemas vasculares que le obligaron a revisiones hospitalarias cada dos semanas, con un gran impacto en su vida personal.
El hospital recuerda que el riñón es el órgano más demandado en las unidades de trasplante en Estados Unidos: solo en ese hospital hay una lista de espera de 1.400 enfermos de riñón, y algunos de ellos mueren sin haber conseguido el trasplante, de acuerdo con la Sociedad estadounidense de nefrología.
En EE.UU. hay 100.000 personas necesitadas de trasplantes de todo tipo (incluidos tejidos), y de media 17 personas mueren cada día sin haberlo conseguido, según la Red nacional de trasplantes de órganos.